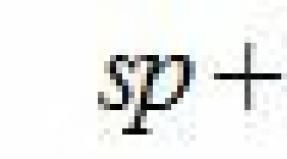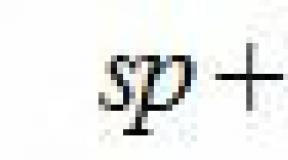Колит кишечника гастрит желудка чем можно питаться. Лечебная диета при колите: особенности правильного питания и список разрешенных продуктов. Диета при различных видах колита
Диета – важная составляющая успешного лечения любого заболевания желудочно-кишечного тракта. Диета 5 при панкреатите и холецистите призвана:
- облегчить симптомы заболевания;
- обеспечить покой больного органа;
- комплексно оздоровить весь желудочно-кишечный тракт.
Особенности диеты №5
При панкреатите предписывается диета №5: особое меню питания, составленное известным специалистом по диетологии для пациентов с проблемами ЖКТ, М. Повзнером. Для каждой из проблем ЖКТ им была разработана специальная диета или диетический стол, маркированный номерами 1,2,3,4 и 5 (у этих столов есть также подвиды).
Предписанный при панкреатите стол 5п делится на 2 подвида:
- низкокалорийная, щадящая диета при остром панкреатите: разработана для первых 2 недель обострения заболевания;
- диета 5 при хроническом панкреатите: разработана для периодов ремиссии пациентов с хронической формой заболевания (калорийность в пределах 2400–3200 ккал).
Диета под номером 5п при панкреатите – это особая разновидность базовой диеты №5, предписываемой для лечения болезней жёлчного пузыря и печени. Её также предписывают пациентам с холециститом.
Дело в том, что симптоматика и этиология панкреатита и холецистита тесно переплетена. Терапия при панкреатите поджелудочной железы включает в себя методы лечения желчного пузыря, ведь патологии одного из этих органов неизбежно провоцирует нарушение функциональности второго.
- Можно ли вылечить хронический панкреатит пищевой содой
- Что можно и нельзя кушать при панкреатите поджелудочной железы
- Капельницы для поджелудочной железы при панкреатите
В число общих симптомов холецистита и панкреатита:
- диспепсические расстройства: отрыжка, тошнота;
- сильная эпигастральная боль, отдающая влево;
- вздутие, метеоризм, диарея.
Главная особенность лечебной диеты №5 и ее разновидности 5п: исключение любых продуктов питания и способов приготовления пищи, инициирующих выброс инсулина и желчи.
Принципы питания
Пациенту с диагнозом «панкреатит» предстоит не просто длительный отказ от определенных групп продуктов, а полный пересмотр принципов питания. Диета при панкреатите становится не просто способом лечения, но и единственным средством профилактики возможных рецидивов и осложнений заболевания.
Итак, при панкреатите и холецистите следует придерживаться следующих принципов питания:
- Первоочередное правило диеты при панкреатите – сокращение объемов поглощаемой пищи. Порция не должна превышать объемов в 200–250 граммов.
- Питаться нужно часто: каждые 3–3,5 часа. Последний прием пищи должен быть не позднее чем за три часа до сна.
- Приемы пищи должны быть строго по расписанию. Когда организм привыкнет к графику поступлений пищи, секреторная функция будет активироваться ровно в срок: не раньше и не позже. Если желудочный сок вырабатывается, а пищи нет, начинается процесс «самопоедания» стенок слизистых, если же сок поступает позже, чем нужно или поступает в недостаточных количествах, пища переваривается плохо, застаивается в желудке и гниет.
- Пища не должна механическим или химическим образом раздражать воспаленные поверхности слизистых. Так, рацион нужно очистить от продуктов, богатых грубой, плохо перевариваемой клетчаткой, газированных напитков, пакетированных соков, фастфуда, консервации и полуфабрикатов, богатых химическими усилителями вкуса, стабилизаторами и прочими.
- Любая пища перед употреблением должна измельчаться или перетираться в пюре.
- Стоит исключить из рациона все продукты, которые за счет содержания в них экстрактивных веществ, стимулируют выработку желудочного сока (чеснок, лук).
- При панкреатите приветствуется щелочная минеральная вода (щелочь нейтрализует кислотную среду в зоне воспаления железы, облегчая тем самым симптомы панкреатита и ускоряя лечение больного.) Минеральная вода пьется до еды (кроме тех случаев, когда больному показано лечебное голодание).
- Ни в коем случае нельзя употреблять холодное питье (в особенности холодную минеральную воду): выпив любой холодный напиток, можно спровоцировать спазм клапана, и даже закупорить его. Наоборот, теплая минеральная вода благотворно воздействует на желчные протоки, промывая их и тем самым стимулируя отток желудочного сока.
- Нужно употреблять только теплую пищу и питье: от холодной могут спазмироваться клапаны, а от горячей – усилиться раздражение слизистой.
- Из рациона полностью исключается вся тяжелая для переваривания пища, фастфуд, табачные, алкогольные изделия, жевательная резинка.
- Рецепты блюд, дозволенных при панкреатите, исключают добавление соли во время готовки. В день можно до 10–12 г соли, так что добавлять ее стоит лишь в готовые блюда.
- Способы приготовления пищи: варка, тушение, готовка в пароварке.
Вышеперечисленные правила пищевого поведения помогут уменьшить интенсивность болезненных ощущений при панкреатите и холецистите, а также ускорят выздоровление пациента.
Разрешенные и запрещенные продукты
В списке продуктов, разрешенных диетическим столом номер 5:
- супы на ненаваристом бульоне, крем-супы с мясом, слизистые супы из овсянки, или супы на основе другой крупы;
- каши (любая крупа кроме перловки и пшенки);
- подсушенный или вчерашний хлеб;
- нежирное мясо и рыба (отварные или тушеные);
- фрукты – только сладкие яблоки в печеном, или протертом до состояния пюре, виде;
- овощные пюре, вареные овощи, рагу, приготовленные на пару;
- яйца и блюда на их основе (при строгой вариации диеты номер 5 можно только белки);
- нежирный некислый перетертый творог (можно с медом) и запеканки на его основе;
- отварная вермишель (можно со сливочным маслом);
- минеральная вода, травяные отвары, шиповниковый настой.
Молоко – спорный продукт питания при панкреатите. Отдельные источники советуют исключить его из рациона, апеллируя к тому факту, что жирное домашнее молоко крайне негативное воздействует на поджелудочную железу. Стоит пить только нежирное (не более 1%) молоко, в небольших количествах. Кисломолочная продукция в умеренных количествах приветствуется.
Исключить из рациона необходимо:
- наваристые бульоны и блюда на их основе;
- копченая и жареная пища;
- сырые овощи и фрукты;
- жирные сорта мяса и рыбы;
- редис, репа, лук, чеснок, грибы, бобовые, щавель, капуста белокочанная;
- консервация, соленья и маринады;
- копчености и любые полуфабрикаты: пельмени, колбасы и др.;
- сгущенка;
- свежий хлеб, дрожжевая свежая выпечка, сдоба;
- шоколад и мороженое;
- кофе;
- спиртосодержащие напитки;
- специи, острые и жирные соусы.
О дополнительных продуктах и блюдах, воспрещенных диетой 5, необходимо консультироваться со своим лечащим врачом.
Примерное меню диеты для периода обострения
Первые три дня с начала острой стадии панкреатита показан полный отказ от пищи, покой и постельный режим. Чтобы не допустить дегидратации и нарушения солевого баланса в организме, необходимо пить не менее 1,5 литра теплой минеральной, щелочной воды без газа (ессентуки, боржоми, миргородская и др.). Кроме того, можно пить разбавленный шиповниковый отвар и некрепкий чай.
Спустя 3 дня с начала обострения можно переходить к щадящей диете. Питание можно организовать исходя из предложенных ниже вариаций.
Варианты завтраков:
- гречневая каша, протертая на воде, куриная рубленая паровая котлета, чай;
- протертая жидкая манная или рисовая каша без масла, молочный кисель (на нежирном молоке) или несладкий чай;
- белковый омлет на пару, чай с хлебцем.
Варианты перекуса:
- перетертый нежирный творог, разбавленный молоком или кефиром, кисель;
- желе из протертых фруктов, стакан минералки;
- шиповниковый настой, подсушенный хлебец.
Варианты обедов:
- картофельное пюре на воде и рыбное суфле, чай;
- суп-пюре из овощей, паровая рубленая котлета;
- овсяный суп со слизью, морковное пюре, несладкий чай.
Варианты ужина:
- паровой омлет из 2 белков на молоке, сухарики и некрепкий чай;
- суфле из мяса на пару, протертая гречневая каша без масла, шиповниковый отвар;
- перетертый творог с добавлением нежирного молока, чай.
Такой вариации диеты для тяжелых пациентов стоит придерживаться 2 недели. В период ремиссии можно переходить ко второму, лояльному варианту диеты под пятым номером.
Примерное меню диеты для периода ремиссии
В период ремиссии пациент может позволить себе любые продукты из разрешенного списка. Кроме того, повышается и общая калорийность рациона: с 1700 она возрастает до 2500–3200.
Варианты завтраков:
- рассыпчатая гречка, кусок отварного куриного филе, чай;
- овсянка с молоком, свекольный салат, компот;
- рисовая каша с маслом, чай.
Варианты перекуса:
- небольшая горсть сухофруктов (кураги или чернослива), затяжное печенье («Мария» или «зоологическое») с чаем;
- галеты с твердым сыром, желе из фруктов;
- нежирный творог, йогурт.
Варианты обедов:
- вареный картофель, кусок вареной рыбы и не кислое яблоко, кисель из сухофруктов;
- овощной суп, порция отварного куриного филе, вермишель, компот;
- салат из моркови и зеленого горошка, паровая котлета с жидким картофельным пюре;
- суп-пюре из овощей и разваристого мяса, отварная говядина и подсушенный хлеб, чай.
Варианты ужина:
- рыба на пару, подсушенный хлеб и чай с молоком;
- стакан кефира с затяжным печеньем;
- кабачковое пюре, перетертая каша с маслом, чай.
Строго придерживаясь диеты, а также следуя основным правилам пищевого поведения, можно быстро избавиться от неприятных симптомов воспаления поджелудочной железы, интенсифицировать излечение, а также обезопасить себя от рецидивов и осложнений заболевания.
Меню при панкреатите на неделю
 Панкреатит - воспаление поджелудочной железы. При этом заболевании придерживаться диетического питания необходимо в независимости от того, в какой форме оно протекает. В первую очередь важно знать - меню при панкреатите на неделю подбирается сугубо индивидуально. Что запрещено употреблять в период обострения, разрешено на стадии ремиссии.
Панкреатит - воспаление поджелудочной железы. При этом заболевании придерживаться диетического питания необходимо в независимости от того, в какой форме оно протекает. В первую очередь важно знать - меню при панкреатите на неделю подбирается сугубо индивидуально. Что запрещено употреблять в период обострения, разрешено на стадии ремиссии.
При панкреатите в хронической форме диета заключается в потреблении пищи с минимальной кислотностью и специями. Все блюда готовятся исключительно на воде или на пару. Если он протекает в острой форме, в течение первых суток пациент пьет только чистую воду. Так, за сутки он должен потребить два литра воды. Через несколько дней разрешаются жидкие супы, каши, пюре.
Как долго соблюдать диету?
Этот вопрос интересует практически каждого пациента с панкреатитом. Как правило, меню на неделю при панкреатите составляется. А вот соблюдать диету, особенно, в запущенных случаях нужно практически постоянно. Придется употреблять блюда в отварном, запеченном виде или приготовленные в пароварке. Отказаться от жареного, соленого, маринованного, копченого и алкогольных напитков нужно навсегда, дабы не ухудшать свое состояние.
Список разрешенных продуктов:
- мясо курицы, индейки, кролика, телятины. Из них можно делать фрикадельки, котлеты, либо готовить порционным куском;
- рыба. Готовить на пару или запекать в фольге;
- омлет. Если хочется вареное яйцо, оно должно быть всмятку;
- макаронные изделия только в виде супов. Из гречневой, манной, рисовой и овсяной крупы - готовят каши;
- ряженка, кефир, йогурт низкой калорийности.
В меню должен присутствовать только белый хлеб, который заранее нужно подсушить в микроволновке. В свежем виде, он запрещен.
Вот таким образом выглядит меню
Понедельник:
- Завтрак: овсяная каша на воде (если нет противопоказаний, можно на молоке). Для вкуса разрешено добавить немного меда;
- Обед: овощной суп без капусты, рыба на пару;
- Ужин: куриная грудка с тушеной морковью или кабачком.
Пить зеленый чай без сахара, желательно, крупнолистовой, а не пакетированный.
- Завтрак: творог низкой калорийности с медом и несладким йогуртом;
- Обед: суп, куриная котлета и рагу;
- Ужин: отварной картофель, рыба на пару (запеченная в фольге).
В качестве заправки не запрещается использовать дезодорированное подсолнечное масло.
- Завтрак: тыквенное пюре с медом и курагой;
- Обед: овощной суп без острых специй;
- Ужин: судак.
Пить чай/компот из с/х фруктов. Под запретом - кисели и морсы из свежих фруктов.
- Завтрак: гречневая каша со сливочным маслом;
- Обед: суп, отварной рис с телятиной;
- Ужин: овощное рагу.
Перекусы - нежирный натуральный йогурт, кефир.
- Завтрак: овсяная каша с медом, кефир;
- Обед: суп из набора овощей, гречневая каша с отварной курицей;
- Ужин: рагу и рыба.
Напитки и перекусы остаются прежними.
- Завтрак: пюре из тыквы, творог;
- Обед: суп, кукурузная каша с котлетами;
- Ужин: гречневая каша, тефтели.
Не забываем, что мясо должно быть постным, а супы без поджарки.
Воскресенье:
- Завтрак: тушеные кабачки, омлет;
- Обед: гречневый суп, картофельное пюре с рыбой (можно отварить куриную грудку);
- Ужин: тушеные овощи, чай.
Все перечисленное меню на неделю при панкреатите корректируется лечащим врачом. Поэтому здесь отсутствует точная корректировка разрешенных порций.
Главная задача пациента - не перегружать работу всего ЖКТ. Для того чтобы знать, чем разнообразить рацион питания, следует ознакомиться с другими продуктами, которые разрешается употреблять пациентам с этим заболеванием.
Овощи - кабачки, морковь, тыква, свекла
Главное условие - они должны быть мягкими (не перезрелыми!) и крахмалистыми. Их употреблять в виде пюре, супов или запеканок. В умеренном количестве можно сельдерей, помидоры, баклажаны. Если началось обострение, больному разрешается употреблять - кабачки, тыкву, свеклу, цветную капусту. При хронической форме недуга - укроп, петрушка, морковь, огурец плюс к ранее описанным продуктам.
Фрукты и ягоды
Когда у пациента отсутствуют осложнения, его диета делается многообразной, в нее добавляют сочные и сладкие ягоды/фрукты. Из свежих плодов готовят пюре и запеканки. В период ремиссии - черешня, виноград, брусника, дыня, тропические фрукты. Их употреблять в виде желе или киселя. Но предварительно нужно согласовать свой рацион с медицинским сотрудником.
Натуральное сливочное масло
При отсутствии непереносимости лактозы, пациентам позволительно потреблять сливочное масло в умеренных порциях. Добавлять, его рекомендовано именно в теплую еду - пюре, каши. Но так как холодный жир усваивается тяжелее и дольше, его не стоит употреблять в виде бутербродов с хлебом.
ВНИМАНИЕ! Покупая масло в обычном магазине, стоит учесть, что чем ниже процент жирности, тем больше в нем химических примесей. Масло, изготовленное из натуральных компонентов, просто не может иметь процент жирности меньше, чем 80%. покупая продукт с заниженной долей жирности, организму наносится больший вред.
Растительное масло
Доктор сам разрешит его употребление, если удостоверится в том, что поджелудочная железа пациента в полной мере справится с белками и углеводами. Этим людям рекомендуется употреблять не обычное подсолнечное масло, к которому так привыкли, а кукурузное или оливковое, они стабилизируют работу этого органа. Важно знать, что масло нужно добавлять в пищу, не подвергая тепловой обработки, чтобы не потерять полезные свойства.
Молочные продукты
После того как стихла острая фаза, пьют разведенное молоко с водой в равной пропорции. Через некоторый период времени, а конкретнее скажет врач, можно употреблять обезжиренный творог. На стадии ремиссии - домашняя простокваша, ряженка, молоко и др. Кстати, вовсе не возбраняется сметана и сливки пониженной жирности.
Каши - овсяная, гречневая, рисовая, манная
Их будете готовить на молоке или на воде. Все зависит от рекомендаций врача. Запрещены каши из ячневой, перловой, пшенной, кукурузной и гороховой крупы.
Что нельзя при панкреатите?
Как и в каждом диетическом питании, есть продукты, которые обязательно должны присутствовать, а есть и исключения вроде этих:
- жирности, солености, копчености, маринады, консервы;
- виноградные, цитрусовые соки;
- какао, кофе, спиртные и газированные напитки;
- острые специи, приправы, ржаной хлеб;
- продукты, содержащие углеводы;
- торты, мороженое, пирожное, конфеты, шоколад.
Дополняют сей список - пшенная и кукурузная каша. Первая разрешается в период обострения.
Какой должна быть диета при остром панкреатите?
Одним из способов устранения этого недуга, является лечение диетой. Оно, в свою очередь, проводится под чутким руководством специалистов, и составляется ими же. Так, в первые сутки после приступа, пациента переводят на терапевтическое голодание на неделю. На протяжении этих дней, он будет пить только очищенную воду, разрешается не газированная минералка.
Когда будут получены последние результаты анализов, из которых будет достаточно понятно, что численность выделяемых ферментов поджелудочной железой уменьшено, меню расширяют. В него, как правило, добавляют бульон из овощей, 1% кефир, чай, котлеты из телятины, суп-пюре. При остром панкреатите филе индейки крайне важно. Ее стоит ввести в меню сразу после того, как больной начнет употреблять углеводную пищу. Питаться нужно часто, но маленькими порциями. Такое дробное питание не будет перегружать работу поджелудочной.
Хронический панкреатит - меню
Здесь меню гораздо разнообразнее, чем при обострении. Но чтобы не спровоцировать срыв, необходимо воздержаться от вредных продуктов и придерживаться основных принципов питания:
- все блюда должны готовиться на пару или быть в тушеном, запеченном виде;
- температура еды не должна быть выше 60 градусов. Напитки не выше и не ниже 15 градусов;
- в течение дня садиться за стол 5-6 раз, постепенно расширяя меню. Если сами не знаете что добавить, а одни и те же блюда жутко надоели, за советом обратиться к квалифицированному врачу. Не пытайтесь найти информацию подобного характера в открытом доступе, там никто не несет ответственность за здоровье людей. Поэтому чтобы не было не приятных историй, лучше сходите на прием к врачу;
- употреблять соль и сахар в меру. Не больше 10 и 30 грамм в сутки.
Суточная норма белков - 150 грамм, углеводов - 340 грамм, жиров - 80 грамм. Потребление животных жиров не ограничено. Главное условие - тщательно пережевывать еду.
Обратите внимание — питаться нужно в одно и то же время, не допуская длительной голодовки. Но поскольку у каждого человека бывают проблемы со временем, брать на работу сухари, яблоко или йогурт.
Профилактические мероприятия
Они подразделяются на первичные (недопущение развития болезни в хронической стадии) и вторичные (предупреждение возможной ремиссии).
Первая профилактика — подразумевает полное курсовое лечение, которое проводится в больнице под тотальным контролем врача. На практике не раз были такие ситуации, когда пациенты после ощущения малейшего прямо облегчения, отпрашивались домой, даже не дойдя лечение до конца. Но так как в стационаре не удается удерживать пациентов просьбами, через некоторое время они возвращаются уже с хронической стадией панкреатита. Во избежание подобного результата, лечение необходимо пройти от и до, пока совсем не пройдет симптоматика, и это не будет подтверждено результатами анализов.
Вторая профилактика:
- Первое, на чем она основывается, больной обязан отказаться от злоупотребления алкоголем, курением. Если это проигнорировать, возможен, летательный исход. Но все же лучше отказаться от имеющихся вредных привычек, тем более что сейчас имеются различные клинические заведения, которые действительно могут помочь.
- Соблюдать диету столько, сколько потребуется для полного выздоровления. О нем уже была речь ранее, поэтому не составит особого труда ознакомиться с диетическим питанием еще раз.
- Всегда лечить хронические заболевания до конца. К ним относится - кариес, холецистит, гайморит и другие.
- Исключить лекарства, которые негативным образом влияют на работу поджелудочной железы.
- Если нет признаков обострения, специалисты разрешают пить минеральную воду, но не газированную, как это говорилось некоторое время назад.
Рецепты из народной медицины вместе с диетическим питанием, смогут помочь восстановить утраченные силы организма. Но перед их применением, пациент просто обязан проконсультироваться с медицинским работником, чтобы не ухудшить свое нынешнее состояние
Народные средства:
- По три части взять цветки календулы, корень лопуха, стебли и листья шалфея. По две части - корень одуванчика, цветы лугового клевера. Все собранные растения тщательно высушите, измельчите и перемешайте. Из общей массы возьмите две большие ложки сбора и залейте 2 стаканами кипяченой воды. Настоять в термосе 5 часов. Далее, состав охладить, процедить и хранить в холодильнике. Перед применением подогреть до комфортной температуры. Разделить 1 стакан средства на четырех разовый прием - утром, днем, вечером, перед сном. Лечить панкреатит до тех пора, пока не пройдут боли, затем еще неделю, чтобы закрепить результат.
- Взять золотой ус - 3 листочка, длина которых, должна быть примерно 12 см. Их нужно измельчить, два раза обдать кипятком, а на третий раз прокипятить 20 минут, затем процедить. Начинать прием отвара постепенно, с одной столовой ложке. Спустя некоторый период времени его объем составит 1/3 стакана в день.
- Залейте водой овес и поставьте его на несколько дней на подоконник, пока он не начнет прорастать. Как только пустил корни, зерна просушите и превратите в муку, из которой надо будет варить кисель 1 раз в день.
- Смешать в одинаковом соотношении следующие растительные компоненты для приготовления очередного настоя: шиповник (его плоды), створки стручковой фасоли, полевой хвощ, семена укропа, зверобой, корни калгана. Из получившегося количества возьмите всего две десертные ложки сбора и залейте 500 мл кипятка. Дать настояться около 8 часов. На прием 1/3 стакана трехкратно в день до того, как сесть за стол. Длительность курсовой терапии составляет чуть больше шести недель, потом нужно сделать перерыв 14 суток.
- Для приготовления этого травяного сбора, понадобится:
- полынь и цветы календулы;
- корень лопуха и девясила;
- ромашка и зверобой;
- сушеница болотная и трехраздельная череда;
- хвощ полевой и шалфей лекарственный.
Их нужно взять по десять граммов, каждого.
Как делать, пошаговая рецептура:
- Залейте 4 чайные ложки сбора стаканом кипятка.
- Тару поставьте на умеренный огонь, и томить около десяти минут.
- Остудить и процедить. Поскольку во время кипячения некоторая часть воды испарится, утраченный объем нужно довести до 250 мл, добавив кипяченую жидкость.
Принимать отвар трижды в сутки по 1/2 кружке за тридцать минут до начала трапезы.
Не менее успешно используется и настой укропа. Для этого надо взять 1 большую ложку сухого укропа (можно взять его семена) и залить кружкой кипятка. Настоять, процедить и принимать перед приемом пищи за полчаса в теплом виде.
Скорейшего выздоровления!
Питание при колите кишечника
Колит представляет собой болезнь, которой характерно воспаление слизистой толстого кишечника. При лечении обязательной мерой выступает диета при колите кишечника. Она позволяет не только снизить нагрузку на желудочно-кишечный тракт и печень, но и улучшить общее состояние здоровья человека

- 1 Общие принципы диеты
- 2 Что разрешено кушать?
- 3 Что запрещено есть?
- 4 Диетическое питание
- 4.1 При острой форме колита
- 4.2 При хронической форме
- 4.3 При колите с диареей
- 5 Примерное меню на неделю
- 6 Последствия несоблюдения диеты при колите кишечника
- 7 Вкусные рецепты
- 7.1 Суп из овощей
- 7.2 Суп с фрикадельками
Общие принципы диеты
Диета определяется, исходя из классификации протекания колита кишечника. Заболевание бывает:
- Острое. Наиболее болезненная разновидность. Сопровождается многими сбоями в деятельности желудочно-кишечного тракта.
- Хроническое. Болезнь, которая перешла в постоянную форму. Хронический колит может как вяло себя проявлять и редко вызывать серьезные симптомы и обострения, так и постоянно давать о себе знать. Зачастую обусловлено постоянное возбуждение заболевания тем, что пациент не придерживается правильного питания, назначенного доктором.
- Язвенное. Причины развития этой формы заболевания не изучены.
Диета при колите кишечника представляет собой одну из важнейших составляющих терапии, поскольку лечение медикаментами без верно назначенного питания не даст должных результатов. Пациенту потребуется соблюдать следующие правила диеты при колите кишечника:
- Убрать из меню жиры животного происхождения, копчености и острую еду. Такая пища выступает раздражителем слизистой кишечника.
- Не употреблять овощи с косточками (огурцы, помидоры).
- Исключить жирные сорта рыбы и мяса.
- Уменьшить количество специй и пряностей.
- Не пить газированную минералку, кислые соки и алкоголь.
Назначается при хроническом гастрите с секреторной недостаточностью, хроническом колите, нарушении функции жевательного аппарата.
По химическому составу диета физиологически полноценная с содержанием белков - 100 г, жиров - 100 г, углеводов - 400-450 г, калорий - 3000-3200. Количество поваренной соли - до 15 г, свободной жидкости - до 1,5 л. Общий вес суточного рациона - не более 3 кг.
Принимать пищу рекомендуется 4-5 раз в сутки (температура 40-50°С).
Из рациона исключаются острые блюда и специи, цельное молоко, механические раздражители - сырые овощи и фрукты, но сохраняются химические, стимулирующие желудочную секрецию.
Пища употребляется в отварном измельченном виде. Допускается тушение и запекание после предварительного отваривания, а также жарения без образования грубой корки (то есть без панировки).
ПРИМЕРНОЕ МЕНЮ
Первый день
Первый завтрак
Яйцо рубленое с зеленым салатом и маслом - 50 г; рыба отварная с картофельным пюре и маслом - 75, 150 и 5 г; хлеб пшеничный двухдневный - 100 г; чай с сахаром - 1 стакан.
Второй завтрак
Кабачки, фаршированные овощами - 200 г; хлеб пшеничный двухдневный - 50 г; сок томатный - 1 стакан.
Обед
Зеленый салат со сливочным маслом - 50 г; рыбный бульон с саго и морковью - 400 г; зразы манные с отварным говяжьим мясом - 275 и 5 г; хлеб пшеничный ‘двухдневный - 200 г; настой из плодов шиповника - 1 стакан.
Полдник
Простокваша - 200 г.
Ужин
Творог протертый с морковью -100 г; каша овсяная жидкая с маслом - 200 г; чай с сахаром - 1 стакан; хлеб пшеничный двухдневный - 50 г.
На ночь
Кефир - 1 стакан.
Второй день
Первый завтрак
Вермишелевая запеканка с говяжьей печенью - 250 г; хлеб пшеничный двухдневный с маслом - 100 и 10 г; кофе с молоком и сахаром - 1 стакан.
Второй завтрак
Рисовая каша молочная жидкая с маслом - 300 и 10 г.
Обед
Овощная икра - 100 г; суп из кабачков с овсяными хлопьями - 400 г; кролик по-домашнему с картофелем - 175 г; хлеб пшеничный двухдневный - 200 г; компот из свежих фруктов - 1 стакан.
Полдник
Желе молочное -200 г.
Ужин
Картофельные зразы с овощами со сметаной - 250 и 20 г; хлеб пшеничный двухдневный - 100 г; яблочно-лимонный напиток- 1 стакан.
На ночь
Кефир - 1 стакан.
Третий день
Первый завтрак
Икра кабачковая любительская - 100 г; творожная запеканка с яблоками со сметаной - 200 и 20 г; хлеб пшеничный двухдневный-100 г; чай с молоком - 1 стакан.
Второй завтрак
Каша манная молочная с тыквой - 250 г; сок сливовый - 1 стакан.
Обед
Морковь с яблоками со сметаной- 100 г; суп картофельный с цветной капустой - 400 г; котлеты из говяжьей печени с вермишелью- 100 и 150 г; хлеб пшеничный двухдневный - 200 г; кисель фруктовый - 1 стакан. Кефир - 1 стакан.
Полдник
Кефир - 1 стакан.
Ужин
Рыба, тушенная с луком, с гречневой кашей - 100 и 150 г; хлеб пшеничный двухдневный - 100 г; чай с сахаром - 1 стакан.
На ночь
Кефир - 1 стакан

Четвертый день
Первый завтрак
Печеночный сыр - 10Ф г; каша пшенная с яблоками - 300 г; хлеб пшеничный двухдневный - 50 г; кофе с молоком - 1 стакан.
Второй завтрак
Яйцо всмятку- 1 шт.; хлеб пшеничный двухдневный с маслом - 50 и 10 г; сок яблочный - 1 стакан.
Обед
Икра кабачковая любительская - 50 г; суп овсяный на курином бульоне - 400 г; котлеты говяжьи с отварным картофелем - 100 и 140 г; хлеб пшеничный двухдневный - 200 г; настой из плодов шиповника - 1 стакан.
Полдник
Свекла со сметаной - 100 и 20 г; хлеб пшеничный двухдневный - 50 г; лимонный напиток - 1 стакан.
Ужин
Творог медовый с вареньем - 80 г; рыба отварная с маслом - 75 и 5 г; хлеб пшеничный двухдневный - 50 г; чай с сахаром - 1 стакан.
На ночь
Кефир - 1 стакан.
Пятый день
Первый завтрак
Морковь с медом-100 и 10 г; картофельные зразы с творогом - 270 г; хлеб пшеничный двухдневный-100 г; молоко кипяченое - 1 стакан.
Второй завтрак
Творог с сахаром и протертой клубникой - 100 г; хлеб пшеничный двухдневный - 50 г.
Обед
Бульон с яичными хлопьями - 400 г; голубцы из рисовой каши с говядиной - 280 г; хлеб пшеничный двухдневный - 200 г; какао с молоком - 1 стакан.
Полдник
Зеленый горошек с маслом - 200 и 10 г; хлеб пшеничный двухдневный - 50 г; сок помидорный - 1 стакан. Ужин
Ужин
Макароны с сыром - 250 и 30 г; чай с сахаром - 1 стакан.
На ночь
Кефир - 1 стакан.
Язвенный колит (ЯК) – патологическое состояние, которое характеризуется воспалительным процессом в толстой или прямой кишки. Согласно медицинским показателям, болезнь встречается у 5% населения, при этом женщины болеют данным недугом в два разы чаще чем мужчины.
Клинические признаки язвенного колита выраженные и напрямую зависят от формы, стадии болезни. Болезнь может иметь острую или хроническую форму. В острый период болезни, симптомы выраженные и сопровождаются нарушением стула (больше 5 раз в сутки), повышением температуры тела, острыми и режущими болями в животе и другими симптомами. Хронический язвенный колит имеет более стертую симптоматику, и часто сопровождается запорами, что свидетельствует о воспалении подвздошной кишки кишечника.
Болезнь часто обостряется, чем вызывает ряд физического и психологического дискомфорта. Лечение ЯК только комплексное и состоит как из приема медикаментозной терапии, так и соблюдения диеты, которая занимает первостепенное место практически во всех заболеваний желудочно – кишечного тракта, включая язвенный колит.
Диета при ЯК позволяет поддерживать работу выделительных и пищеварительных органов, тем самым улучшать самочувствие больного. Соблюдение правильного питания позволяет восстановить слизистую кишечника, защитить ее от агрессивного воздействия. Правильное питание при язвенном колите поможет снять обострение болезни, предотвратить ее рецидивы. Обычно диета при данном заболевании длится около 5 – ти недель, но некоторым больным назначается на несколько месяцев.
Питание при язвенном колите
Больным, в анамнезе которых присутствует ЯК, лечебное питание назначает врач гастроэнтеролог или диетолог, который ведет больного и хорошо ознакомлен с историей болезни. В меню людей, страдающих этим заболеванием должны присутствовать продукты, богаты белком, а количество животных жиров и клетчатки нужно снизить к минимуму, а в острый период и вовсе от них отказаться.
Важно отметить, что лечебное питание при остром, хроническом или неспецифическом язвенном колите должно разрабатываться индивидуально для каждого пациента, но в любом из случаев колит требует диеты.
Меню при обострении болезни должно быть дробное, но при хроническом, неспецифическом колите в стадии ремиссии, питание можно немного разнообразить и включить те продукты, которые не можно употреблять в острый период.
Для того, чтоб функции кишечника быстрее восстановились питаться можно не менее 4 – 6 раз в день, при этом порции должны быть небольшими, а все продукты приготовлены правильно. Блюда входящие в состав меню должны быть не только полезными и безопасными, но и вкусные.
Если у больного после болезни, хороший аппетит – это добрый знак, но все же нужно держать свой аппетит под контролем и не употреблять тех продуктов, которые запрещены при колите, поскольку болезнь может вернутся.
Какие продукты входят в диету при язвенном колите

Диетотерапия при ЯК в стадии обострения включает стол №4, который также часто назначается при других заболеваниях кишечника. Основной целью такого питания является снижение брожения, образования гнилостных процессов и снижение воспаления.
Соблюдение такого питания также позволяет нормализовать работу пищеварительной системы, обеспечить организм всеми необходимыми и полезными веществами, усилить моторику кишечника и выделение желудочного сока.
Важно отметить, что стол №4 назначается только в период обострения болезни при остром, хроническом или неспецифическом язвенном колите и соблюдать ее можно не более 5 – 7 дней.
Как и при других болезнях ЖКТ все употребляемые продукты не должны быть слишком горячие или холодными, порции не большие, также подавать блюда нужно только в протертом или измельченном виде, а готовить их можно на пару или отваривать.
В меню при язвенном колите должны входить следующие продукты питания:
- Нежирные сорта мяса птицы или рыбы, также разрешается мясо кролика, телятина или говядина.
- Куриные яйца – 1 в день. В острый период при неспецифическом колите разрешается только белок в отварном виде. Жарить, категорически нельзя.
- Хлеб вчерашней выпечки из белой муки, не больше 100 г в день.
- Молочные и кисломолочные продукты: не жирный творог, цельное молоко или йогурты можно использовать в ходе приготовления каш или пудингов. Не рекомендуется употреблять кефир, сливки, сметану, молоко.
- Овощи - употребляют в отварном и протертом виде.
- Крупы: манная, рисовая, гречневая и овсяная каша готовится на воде или используется для пудингов и запеканок.
- Фрукты и десерты: яблочное пюре, ягодные кисели, морсы, но только не те, что повышают кислотность. В острый период запущены свежие фрукты, варенье, мед, выпечка.
- Напитки: зеленый, черный или травяной чай, чистая негазированная вода.
Из вышеперечисленных продуктов можно готовить овощные пюре, бульоны, запеканки, желе, пудинги, салаты и другие блюда. Главное, чтоб вся приготовленная еда подавалась в отварном виде или готовилась на пару.
От каких продуктов при язвенном колите стоит отказаться

При язвенном колите из рациона нужно исключить следующие продукты питания и блюда:
- мучные изделия: макароны, выпечка, печенье, торты;
- наваристые, жирные и молочные супы;
- жирные сорта мяса или рыбы;
- консервы;
- молочные продукты: яйца в сыром, жареном виде, кефир, сметана, молоко;
- крупы: перловая, пшенная, ячневая;
- любые закуски;
- копчености;
- сладости, шоколад;
- фрукты и ягоды;
- сухофрукты;
- джемы, варенье;
- соусы, майонез, томат;
- любой алкоголь;
- пряности.
От вышеперечисленных продуктов нужно отказаться как в острый период болезни, так и в период ремиссии при хроническом или неспецифическом язвенном колите. Когда самочувствие больного улучшилось, врач может разрешить ввести в рацион некоторые продукты из запрещенного списка, но только в небольшом количестве.
При ЯК нужно полностью отказаться от спиртных напитков, поскольку алкоголь приведет к ухудшению самочувствия больного или развития обострения.
Соблюдать лечебное питание при ЯК нужно до того времени, пока не будет установлена причина болезни, а также не проведется полноценное лечение. Одним из главных в диетическом питании при язвенном колите, это не употреблять жирную, острую, соленую или копченную пищу. Употребление таких продуктов, спровоцирует обострение болезни.
Диета при колите с запорами

Если язвенный колит имеет хроническое течение, больной часто страдает запорами, поэтому диетическое питание должно содержать продукты богаты клетчаткой. В рационе больного должен присутствовать кефир, фрукты, каши, овощные супы, сливочное масло в небольшом количестве.
Все продукты питания должны подаваться в отварном виде, быть измельченными и протертыми. Такое питание позволит избежать раздражение слизистой оболочки желудка, нормализовать пищеварение. Если больной страдает запорами, диетотерапия позволит не допустить осложнений и рецидивов болезни.
При хроническом язвенном колите, который сопровождается запорами важно исключить употребление любой острой, жирной и соленой пищи, также важно исключить из рациона продукты, усиливающие брожение.
Примерное меню диеты при язвенном колите на один день

Лечение язвенного неспецифического колита лечебным питанием поможет снизить симптомы болезни, улучшить самочувствие больного, не допустить рецидивов. Многие врачи при данном заболевании рекомендуют своим пациентам соблюдать вегетарианскую диету, но учитывая, что при данном диагнозе организму нужен белок, тогда без мяса обойтись будет сложно.
Рассмотрим примерную диету на 1 день:
- Завтрак: гречневая или рисовая каша на воде с топленым маслом, чай.
- Второй завтрак: 50 грамм отварной говядины, кисель.
- Обед: овощной суп, компот из сухофруктов.
- Полдник: черный некрепкий чай с 2 сухарями.
- Ужин: 1 паровая котлета из куриного мяса, чашка чая.
- Перед сном: печеное яблоко.
Диету при язвенном колите должен назначать врач, поскольку данная болезнь может иметь разное течение, так в острый период отмечается многократный понос, а при хроническом – больные мучаются запорами.
Также в острый период кефир категорически запрещен, а при колите с запорами наоборот рекомендуется принимать кефир.
Особенности диетического питания при язвенном колите

При составлении диеты при ЯК, врач должен учитывать стадию и клинику болезни и только потом назначать диетотерапию. Если диета составлена правильно и больной строго ее придерживается, тогда значительные улучшения будут заметны уже через 5 – 7 дней.
При соблюдении диеты, больной должен соблюдать следующие правила:
- Все продукты, должны готовится на пару или подаваться в отварном виде.
- Пища должна быть теплой, но не горячей и не холодной.
- Блюда с большим содержанием калорий должны употребляться в первой половине дня.
- Принимать пищу нужно 5 – 6 раз в день.
- После 9 часов вечера нужно отказаться от еды.
- Порции должны быть небольшими.
- В меню должны присутствовать продукты богаты белком. (110 грамм в сутки).
- Все продукты, используемые для диеты должны быть натуральными, свежими и полезными.
Соблюдая элементарные правила можно не только снизить симптомы болезни, но и улучшить работу пищеварительного тракта.
Что будет, если не соблюдать диету при язвенном колите

В случаи халатного отношения к своему здоровью при диагнозе «язвенный колит», отсутствии лечения и соблюдения диеты, больной подвергает риску не только свое здоровье, но и жизнь.
Язвенный колит, как и любое другое заболевание кишечника способен прогрессировать и приводить к таким осложнениям как:
- массивные кровотечения;
- перфорация язв толстой кишки;
- перитонит;
- стриктура толстой кишки;
- рак толстой кишки.
Любое из вышеперечисленных заболеваний способно развиться на фоне язвенного колита. Именно поэтому не стоит медлить с лечением при первых симптомах болезни. Только своевременное и качественное лечение позволит держать болезнь под контролем и не допускать ее прогрессирования.
Неспецифический язвенный колит встречает довольно часто у жителей европейских стран. Это воспалительное заболевание исключительно толстой кишки, которое никогда не переходит на поверхность тонкого кишечника.
Язвенный колит сопровождается эрозийным процессом слизистой, что требует не только приема различных препаратов, но и диеты, причем постоянной. Язвенный колит является хроническим, рецидивирующим заболеванием, поэтому привычка правильно питаться крайне важна.
Причины и признаки неспецифического язвенного колита
Причины язвенного колита до сих пор точно не определены. Трудно сказать, насколько любовь к вредной пище, фастфуду и вредные привычки влияют на развитие этого заболевания, но они определенно являются провоцирующими факторами, увеличивающими шансы заболеть язвенным колитом.
Диета при неспецифическом язвенном колите приводит к облегчению симптомов, но редко позволяет избавиться от заболевания полностью.
При появлении нового провокатора воспаления заболевание возобновляется. По этой причине постоянная диета очень важна и составляет неотъемлемую часть лечения.
Одним из провоцирующих факторов неспецифического язвенного колита является наследственность. Доказано, что люди, у которых ближайшие родственники болели язвенными колитом, страдают этим недугом в разы чаще.
Конечно, внешние факторы также важны. Неправильное питание, обилие жирной пищи, алкоголь, никотин и сидячий образ жизни негативно сказываются на всем состоянии кишечника, создавая благоприятные условия для развития инфекции и воспаления.
Различные инфекции также могут привести к язвенному колиту. Влияние вирусов и бактерий на развитие этого заболевания до сих пор изучается. Однако воспалительный процесс практически всегда связан с нарушениями иммунной системы. Существует ряд симптомов неспецифического язвенного колита:
- Расстройства стула. Язвенный колит проявляется по-разному: от сильных запоров до хронических поносов. Сильное воспаление может приводить к стулу с примесями крови или гноя. В некоторых случаях запоры сменяют поносами без видимых на то причин.
- Тенезмы. При язвенном колите могут наблюдаться болезненные спазмы в животе, ложные позывы к дефекации, которые остаются еще некоторое время после посещения туалета.
- Боли в области живота. Язвенный колит редко протекает безболезненно. Как правило, больные ощущают боль в левой стороне живота до или после дефекации. Боли могут быть ноющими или же резкими интенсивными.
- Потеря веса. При воспалении кишечника в нем плохо усваиваются питательные вещества, снижается аппетит, поэтому больной стремительно теряет вес.
Лечение такого непростого заболевания всегда включает целый комплекс мер. Оно включает и медикаментозную терапию, и диету, и тотальную перестройку образа жизни.
В случае тяжелого течения болезни может назначаться хирургическое вмешательство. Чаще всего врачи-терапевты прописывают ряд препаратов и дают советы по поводу питания:
- Гормональные препараты. Прием гормонов при язвенном колите способствует снижению воспалительного процесса, но они имеют свои побочные эффекты. При длительном приеме гормональных препаратов может наблюдаться сбой в организме, активный рост волос на лице и теле, повышение артериального давления, развитие сахарного диабета.
- Иммунодепрессанты. Препараты подавляют иммунную реакцию организма, что снижает и воспаление, однако прием этих препаратов должен протекать только под наблюдением врача.
- Диета. Правильное питание при язвенном колите необходимо. Действия препаратов будет недостаточно, если кишечник постоянно раздражается трудноперевариваемой пищей. Это хроническое заболевание, требующее соблюдение постоянной диеты.
- Антибиотики. Антибактериальные препараты назначаются в виде дополнительной терапии в случае, если язвенный колит сопровождается признаками бактериальной инфекции: гной в кале, повышенная температура тела, лихорадка.
- Обезболивающие препараты. При сильных болях в животе назначаются обезболивающие препараты, однако их не рекомендуется принимать длительно, поскольку боли могут быть тревожным симптомом другого острого заболевания, а препараты смазывают клиническую картину.
- Противодиарейные или мягкие послабляющие препараты. Нарушения стула тоже требуют лечения. При поносах назначаются закрепляющие препараты и препараты, предотвращающие обезвоживание, а при хронических запорах – мягкие послабляющие средства, не вызывающие раздражения кишечника.
Человек с этим заболеванием должен внимательно следить за тем, что он ест, чтобы не спровоцировать воспаление. Как правило, назначается дробное питание, небольшими порциями по 4-5 раз в день, с исключением из рациона любой пищи, которая трудно усваивается.
При язвенном колите важно придерживаться правил питания, которые помогут снизить моторику кишечника, снять спазмы и уменьшить воспалительный процесс.
Диета при язвенном колите не такая строгая, как может показаться на первый взгляд. Отказываться от фастфуда и специй трудно лишь первые пару недель, затем начинается привыкание, и организм уже не требует вредной пищи.
Список разрешенных продуктов контролирует врач. Расширять его можно только после консультации лечащего врача. Разрешенные продукты при колите:
- Нежирное мясо. Отказываться от такого питательного продукта, как мясо, нет никакой необходимости, но его нужно тщательно выбирать и готовить (варить или тушить, но не жарить в масле). В качестве диетических продуктов подойдут телятина без жира, курица (особенно грудка), индейка, кролик.
- Крупы. Каши (желательно на воде, но можно и с молоком) разрешены любые, кроме перловки и пшена. Каши считаются диетическими блюдами, но не стоит покупать каши быстрого приготовления в пачках, в них много консервантов и ароматизаторов.
- Нежирный творог и сметана. Молочные продукты полезны для кишечника, но желательно избегать молока с большим процентом жирности. Рекомендуется обезжиренный или маложирный творог.
- Мучные продукты. Желательно употреблять мучные продукты без сдобы, кремов и не в свежем виде. Можно есть галеты, вчерашний хлеб, сухарики, тосты из пшеничного хлеба. Изредка можно позволять себе выпечку из несдобного теста. Макаронные изделия также разрешены.
- Овощи и фрукты. В свежем виде фрукты и овощи полезней из-за клетчатки, но они могут раздражать кишечник, вызывать вздутие, можно пить кисели, есть пюре из овощей и фруктов. Сладкие фрукты можно есть свежими в ограниченных количествах.
- Яйца. Желательно есть яйца всмятку или в виде паровых омлетов. Яйца вкрутую и жареная яичница нежелательны.
- Зелень. Свежую или сушеную зелень (укроп, петрушка) можно добавлять в блюда.
- Рыба. Желательно употреблять нежирную пареную или вареную, тушеную рыбу, но избегать рыбных консервов и полуфабрикатов.
- Напитки. Можно пить некрепкий черный или зеленый чай, свежий кофе в ограниченных количествах, натуральные морсы и компоты.
Запрещенные продукты
Существует также перечень продуктов, от которых желательно полностью отказаться или же значительно ограничить их количество.
Врач посоветует, чем их заменить, если тяга к вредной пище уж очень сильна, но, как правило, диета – дело привычки. В стадии ремиссии диета обычно расширяется, но это необходимо обсудить с врачом. Запрещено:
- Сдобная выпечка. Сдоба несомненно является вкусным лакомством, но ее вред для кишечника очевиден. Сдобная выпечка вызывает сильные запоры, спазмы кишечника, что при язвенном колите крайне нежелательно. Это не значит, что ее нужно исключить полностью, но есть сдобу можно редко, в небольших количествах и не на ночь, чтобы дать ей время перевариться.
- Алкоголь. Алкогольные напитки вредны для всего организма. Они понижают защитные функции организма, нарушают процесс пищеварения и повышают кислотность желудочного сока, ускоряют дегенеративные процессы. Особенно вредными для кишечника являются легкие газированные алкогольные напитки: игристые вина, пиво, коктейли с различными добавками. Отказ от алкоголя принесет немало пользы организму и поможет облегчить состояние.
- Фастфуд. Фастфуд не зря называют «мусорной едой». Редкое употребление небольшого количества фастфуда не повредит здоровому организму, но при хроническом язвенном колите лучше избегать гамбургеров, картошки фри, газировки, пиццы, чипсов и т.д. Эти продукты, как правило, жареные в масле, они содержат большое количество канцерогенов, специй, консервантов, усилителей вкуса, что действует раздражающе на слизистую желудка и кишечника.
- Сладости, шоколад. Сладкое, кремовое, шоколадное желательно сократить. Эти продукты нарушают обмен веществ в организме, способствуют набору веса, негативно влияют на пищеварение.
- Жареное и жирное мясо. Жареная жирная пища трудно переваривается, нарушает работу желудка, печени, поджелудочной железы и кишечника. Нагрузка на органы пищеварения возрастает в несколько раз.
- Острые специи, лук, чеснок. Свежий лук и чеснок, острые специи раздражают слизистую кишечника, что усиливает спазмы и провоцирует обострение язвенного колита.
- Соления и консервы, маринады. Солености и маринады повышают кислотность желудочного сока, вызывают изжогу, ухудшают пищеварение.
Последствия и осложнения неспецифического язвенного колита
Воспалительные процессы в толстой кишке могут повлечь за собой различные нежелательные последствия.
По этой причине врач назначает лечение сразу же после постановки диагноза, а при отсутствии положительных результатов рекомендует пациенту хирургическое вмешательство. Возможные осложнения:
- Рак толстой кишки. К образованию злокачественной опухоли могут привести различные заболевания кишечника: запоры, полипы, колит. Это одно из самых нежелательных осложнений заболевания. Рак на начальной стадии позволяет определить колоноскопия. Людям с язвенным колитом эту процедуру желательно проходить регулярно. На ранней стадии победить рак толстой кишки возможно с помощью химиотерапии.
- Перфорация толстой кишки. Опасное осложнение, нередко приводящее к летальному исходу при отсутствии медицинской помощи. Отдельные изъязвления могут истончаться, прорываться, вызывая перитонит, сильное воспаление брюшной полости.
- Кишечное кровотечение. Любое кровотечение опасно. Организм теряет кровь, возможна анемия и прочие неприятности. Если колит привел к образованию трещинок в поверхности стенки кишки, они могут воспаляться еще сильнее, кровоточить, а также создают благоприятные условия для развития инфекции.
- Острая токсическая дилатация кишечника. Также довольно опасное осложнение язвенного колита, которое встречается примерно у 5-9% больных. Под дилатацией понимается патологическое расширение толстой кишки или ее отделов из-за токсического воздействия. Дилатация ослабляет перистальтику кишечника, вызывая задержку стула, сильное вздутие, боли.
- Поражение других органов. При длительном течении заболевания воспалительный процесс может передаваться на другие органы и ткани, вызывая воспаление даже глаз, суставов и кожи.
Стоит помнить, что при соблюдении диеты и регулярном профилактическом осмотре у врача-колопроктолога и терапевта можно избежать многих неприятных последствий и осложнений. Существует ряд профилактических мер, которые позволяют выводить заболевание в стадию ремиссии и длительное время избегать возобновления воспалительных процессов.
Что такое неспецифический язвенный колит, расскажет видеосюжет:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Основы правильного питания и диета при колите
Если больного колитом беспокоят запоры, то его питание должно ослаблять перистальтику толстого кишечника.
Это значит, что в рацион надо включать продукты, насыщенные растительной клетчаткой, которая не переваривается ферментами организма.
Благодаря этому компоненту, впитывающему воду, каловые массы проходят через кишечник без затруднений, нормализуется перистальтика.
Расслабляющее воздействие на кишечник оказывает хлеб, состряпанный из муки грубого помола, и булки с отрубями зерен пшеницы.
Того же эффекта можно добиться, если питаться термически необработанными овощами и фруктами.

Лучше всего с задачей стимуляции перистальтики кишечника справляются салат из капусты и моркови или свежий кабачок.
Не хуже них при колите с запорами стул нормализируют бананы, чернослив, орехи и мандарины, а также только что сорванные с куста ягоды черной смородины.
Диета при колите кишечника с запорами предполагает, что сразу после пробуждения на голодный желудок выпивается стакан слегка теплой воды. В нее надо добавлять 10 грамм сахара и ломтик лимона.
В утреннее время можно есть салаты, где основной ингредиент – свекла. В это блюдо рекомендуется добавлять зелень типа укропа и петрушки, а также немного растительного масла.
Из меню больного колитом, основные симптомы которого – это запоры, вздутие и головные боли, важно исключить кофе, крепкий чай, булочки, сладости, рисовую и манную каши.
Когда хронический колит проявляется вздутием живота и диареей, к организации питания подходят иначе. Первым делом ставят ограничение на употребление соли. В сутки ее можно потреблять не более 10 г.
Диета при хроническом колите, основные симптомы которого – метеоризм и понос, предполагает питание только сваренной в воде или тушеной пищи.
Также в рацион можно включать рыбу, мясо и овощи, запеченные в духовке. Страдая поносом, питаться нужно часто (5-6 раз в сутки), но маленькими порциями.
Если колит сопровождается диареей, то лечение диетой требует включения в рацион следующих блюд и продуктов:
- слегка почерствевший хлеб, изготовленный из пшеничной муки, или сухари;
- нежирный суп из трески или судака с проваренным рисом;
- постный мясной суп с дольками картофеля, моркови или кабачка;
- паровые котлеты и фрикадельки из куриного или говяжьего мяса;
- картофельное пюре или кашица из кабачка;
- вареный судак или треска;
- яйца всмятку;
- творог;
- каши, сваренные на основе сливок.
Диета при хроническом колите, который сопровождается поносом, запрещает употребление ржаного и свежего пшеничного хлеба, булочек, супов на молоке, бобов, щей и борща.
Меню не должно содержать копченостей, колбас и консервированных продуктов.
Питание при хроническом колите предусматривает отказ от некипяченого молока, яиц, поджаренных на масле, лука, капусты, шоколада, кофе, кваса, спиртного и слив.
Какую диету назначают при обострении хронического колита?
В период обострения хронического гастрита назначается строжайшая диета, ставящая табу на хлеб и булочки, супы с добавлением круп и картофеля, на скумбрию и другую жирную рыбу, свиное мясо, газированные напитки, кофе и молочное какао.
Кушать запрещается и молоко в натуральном виде, и все продукты на его основе.

Пока длится период обострения болезни, следует отказываться от вареных макарон, каш из пшенной и перловой круп, бобов, жареных яиц, соленой рыбы и колбасы.
Диета при остром колите, усиливающая медикаментозное лечение и облегчающая состояние больного, включает:
- термически необработанные овощи и фрукты;
- сухарики (черствый пшеничный хлеб);
- бульон с добавлением разваренного риса;
- мясо, сваренное в воде;
- яйца всмятку;
- только что сделанный творог (без соли);
- зеленый чай;
- отвар из плодов шиповника.
Если из-за обострения болезни появились такие симптомы, как запор, вздутие и тяжесть в животе, то в привычный рацион надо внести некоторые изменения.
Например, утром ради облегчения состояния больной обязан выпивать стакан немного охлажденного подсахаренного напитка.
Им может быть отвар шиповника, сок, выжатый из фрукта или овоща, и вода, разбавленная сладким медом.
В том случае, когда симптомы колита не сильно выражены, можно кушать томаты, сладкие фрукты, от которых отделена кожура, и ягоды.
Но, употребляя эти продукты, надо отказаться от макаронных изделий, риса как в молочной каше, так и в отварном виде, а также от манной крупы. Все эти нюансы имеет диета № 46.
Впрочем, вместо нее часто используется диета № 3, состоящая из продуктов, содержащих много клетчатки и магния.
Они не действуют на кишечник как раздражители и не приводят к образованию большого количества газов.
Такими продуктами считаются свекла и морковь в вареном виде, каши, проваренные до рассыпчатого состояния, хлеб с отрубями и яблоки, в том числе печеные.

В те дни, когда период обострения колита отступает, можно сесть на диету № 15. Такое диета даст больному необходимое лечение, поскольку представляет собой меню, из которого вычеркнуты острые продукты и блюда, плохо перевариваемые в желудочно-кишечном тракте.
Если колит сопровождается воспалением слепой кишки, то больного садят на диету, при которой разрешаются только протертые кашицеобразные блюда.
Чтобы стимулировать перистальтику кишечника, ведь такое кишечное заболевание протекает с запорами, в рацион требуется включать кефир, фруктовый сок и мясо с обилием сухожилий.
При колите, связанном с поражением ободочной кишки, положено питаться продуктами, состоящими из грубой растительной клетчатки.
Диетическое питание в зависимости от вида гастрита
Когда колит имеет такие симптомы, как спазмы и нарушение стула, диета должна быть основана на потреблении исключительно тех продуктов, которые насыщены клетчаткой.
То есть в рацион надо включить кефир, творог, овощные блюда и фрукты. При этом лучше ежедневно составлять себе меню, чтобы случайно не нарушить диету.
Диета при спастическом колите обязывает больного свести к минимуму употребление всех продуктов животного происхождения. В основном это касается жирного мяса и сливочного масла.
Но чтобы добиться значительного улучшения состояния, про пищу вроде этой лучше совсем забыть.
Такой же строгий запрет следует наложить на кофе, газированные напитки, крепко заваренный чай и спиртное.
Также лечение диетой предполагает отказ от пищи, из-за которой симптомы спастического колита выражаются сильнее. К ней относятся сладости из шоколада, сыр и цельное коровье молоко.
При атрофическом гастрите, представляющем собой хроническое заболевание, сопровождающееся атрофией слизистой оболочки толстого кишечника, важно питаться протертой пищей.
Это нужно делать часто (5-6 раз в день), но съедаемые порции должны быть маленькими.
Такое лечение диетой направлено на нормализацию уровня кислотности секреции желудка и защиту его слизистой оболочки.
В день организм больного атрофическим колитом должен получать 400 г углеводов, 100 г белка и столько же жира.
Колит, для которого характерна атрофия слизистой толстой кишки, требует исключить из рациона продукты, в чей состав входит грубая клетчатка.
Иными словами, в меню не может быть баранины, блюд из жирной свинины, рыбы и гусятины, а также винограда, сырых овощей и фруктов.
Чтобы лечение диетой принесло нужные результаты и исчезли симптомы заболевания, на завтрак следует употреблять в пищу пюре из яблок с добавлением сока лимона.
В обед можно съесть щи из свежей капусты с кусочком хлеба из пшеничной муки либо отварное нежирное мясо с кашей, сваренной на воде. Подходящее блюдо для ужина – овощной суп.
Питание при колите, вызванном спорообразующим анаэробным микробом Clostridium difficile, предполагает потребление пищи, насыщенной белками и бедной жирами.
При таком псевдомембранозном колите нельзя есть колбасу, только что испеченный хлеб, жирное мясо, копчености и соления.
Запрет наложен и на такие продукты и блюда, как мороженое, пшенная каша, яичница и кофе с молоком. Любые фрукты и овощи можно употреблять в пищу только вареными.

Лечение диетой при псевдомембранозном колите обязывает больного питаться супчиками в виде пюре, сухариками вместо хлеба и фруктовыми соками, разбавленными водой.
Чтобы симптомы кишечного заболевания не давали о себе знать, следует есть пищу только в теплом состоянии и не допускать включения в меню жареной и копченой еды.
Итак, при хроническом колите любого вида питание должно быть диетическим. Страдая от этой болезни, важно есть пищу, не перегружающую работу ЖКТ.
Лечение диетой колита так же эффективно, как и прием медикаментов.
Диета при Колите и Гастрите..
Диетический стол № 2.
Показания к применению:
острые гастриты, энтериты и колиты в период выздоровления,
хронические гастриты с секреторной недостаточностью, энтериты, колиты в
период ремиссии без сопутствующих заболеваний.
Общая характеристика диеты:
физиологически полноценная, богатая экстрактивными веществами
диета, с рациональной кулинарной обработкой продуктов. Исключаются
продукты и блюда, долго задерживающиеся в желудке, трудно
перевариваемые, раздражающие слизистую оболочку и рецепторный аппарат
ЖКТ.Диета оказывает стимулирующее действие на секреторный аппарат
желудка, способствует улучшению компенсаторно-приспособительных реакций
пищеварительной системы, предотвращает развитие болезни.
Энергетическая ценность: 2800-3100 ккал.
Состав: белков 90-100 г, жиров 90-100 г, углеводов 400-450 г, свободной жидкости 1,5 л, поваренной соли до 10-12 г.
Масса суточного рациона – 3 кг.
Температура пищи: горячих блюд – 57-62˚С, холодных – ниже 15 °С.
блюда можно отваривать, запекать, тушить, а также обжаривать без
панировки в сухарях или муке и без образования грубой корки. Измельчать
необязательно.
Режим питания:
4-5 раз в сутки.
Разрешаются:
* Молоко (цельное, сухое и сгущенное) и сливки с напитками и
в составе блюд, творог (сырники, вареники, сырки и др.), простокваша,
кефир и другие кисломолочные продукты. Сметана – до 25 г на блюдо, сыр
тертый или кусками.
* Яйца всмятку, паровой омлет.
* Масла сливочное, топленое, растительные рафинированные (предпочтительно оливковое).
* Пшеничный хлеб вчерашней выпечки, несдобные булки и печенье, сухой бисквит.
* Каши полувязкие и протертые на воде (можно с добавлением
молока), изделия из круп (пудинги, котлеты без грубой корки), мелкие
макароны (вермишель или нарубленные).
* Супы на нежирном некрепком бульоне с протертыми овощами и крупами или из мелко нарубленных овощей.
* Рубленные изделия из нежирного мяса (говядины, телятины,
баранины, свинины, рыбы, птицы) в любом виде (можно обжаривать без
панировки), либо отварное мясо/рыба куском.
# Соусы на некрепких отварах.
# Различные овощи в виде пюре, пудингов, запеканок, котлет, в
отварном и тушеном виде. Картофель, тыква, кабачки, свекла, морковь,
цветная капуста. Белокочанная капуста, томаты, зеленый горошек – при
хорошей переносимости.
# Фрукты и ягоды в виде пюре, киселей, желе, компотов,
запеченные. Арбуз, мандарины и апельсины, виноград – при хорошей
переносимости.
# Чай, какао, кофе, с добавлением лимона, молока или сливок при желании.
# Овощные, ягодные соки, разбавленные водой, отвары шиповника и отрубей.
# Сахар, мед, варенье, конфеты.
# Из закусок неострый тертый сыр; заливные рыба, язык и мясо;
вымоченная сельдь; колбаса вареная, нежирная ветчина; печеночный
паштет; икра овощная; икра рыбная; салат из сырых томатов и отварных
овощей, можно с мясом, рыбой, яйцами.
Запрещается:
* изделия из теплого сдобного теста;
* мясо и рыба в панировке, жирные сорта мяса и рыбы;
* соленья, копчения, маринады, мясные, рыбные и другие консервы;
* сало свиное и кулинарные жиры;
* холодные напитки, мороженое;
* горчица, хрен;
* шоколад, кремовые изделия;
* инжир, финики, ягоды с грубыми зернами (малина, красная смородина) или грубой кожицей (крыжовник);
* виноградный сок, квас;
* лук, редька, редис, огурцы, брюква, чеснок, грибы, сладкий перец, бобовые.
Диетический стол № 2а.
Показания к применению:
Острые гастриты, энтериты и колиты в период выздоровления и
перехода к обычному питанию, хронические гастриты с секреторной
недостаточностью, энтериты, колиты в период стойкой ремиссии без
сопутствующих заболеваний, гастриты с сохранной секрецией.Общая характеристика диеты:
физиологическое содержание белков, жиров и углеводов. Поваренная
соль ограничивается, умеренно ограничиваются механические и химические
раздражители слизистой оболочки и рецепторного аппарата ЖКТ,
стимуляторы желудочной секреции, вещества, длительно задерживающиеся в
желудке.
Технология приготовления пищи:
Все продукты протираются, отвариваются или готовятся на пару,
запекание допускается. Нежесткое мясо готовится и подается куском.
Свободная жидкость – до 1,5 л, поваренная соль – 8-10 г.
Режим питания.
Острый колит часто сочетается с энтеритом – воспалением тонкой кишки. Возбудители острого колита – сальмонеллы, реже вирусы. Острый колит может быть вызван также нарушениями режима питания. Симптомы острого колита: тянущая боль в животе и чувство недомогания с водянистым поносом. При пальпации – боль в области толстой кишки. Могут быть эрозии. Отмечается повышение скорости оседания эритроцитов в анализе крови.
В первый день больному дают обильное питье, несладкий чай, со 2 дня – назначается диета при колите, стол №4, затем 4Б и 4В. Назначаются антибактериальные препараты, например, энтеросептол.
Энетеросептол – препарат, оказывающий антибактериальное и антипротозойное (подавляющее размножение простейших в кишечнике) действие. Не оказывает системного действия, влияет только на кишечник. Особенно рекомендуется этот препарат для прекращения гнилостных процессов в толстой кишке. Эффективен при колитах, вызванных простейшими. Можно использовать энтеросептол в случаях непереносимости антибиотиков, вместе с сульфаниламидными средствами. Дозировка: 1-2 таб. З раза в день после еды. Постепенно дозу можно снизить до 1 таб. 2 раза в день. Курс лечения составляет около 10 дней, но не должен превышать 5 нед. Побочные эффекты: высыпания на коже, суставные и мышечные боли, насморк кашель и воспаление переферических нервов. Не назначается пациентам со стойкими нарушениями в работе печени и почек.
Лечение хронического колита
При хроническом колите на слизистой оболочке в вашем кишечнике возникает воспаление, либо атрофия. Вы можете чувствовать нерезкие, ноющие или схваткообразные боли, доставляющие особый дискомфорт через полчаса после еды. Может беспокоить метеоризм или неустойчивость, нерегулярность стула. Причины хронического колита могут быть как инфекционные, так и связанные с погрешностями в питании. Хронический колит может сопровождать диспепсию или воспаление поджелудочной железы – панкреатит или быть связанным с бесконтрольным приемом антибиотиков и сульфаниламидов.
Питаться при хроническом колите нужно 6 раз в день по диете № 4. Рекомендуются сухарики из белого хлеба, тонко нарезанные, измельченные, нежирные манные, рисовые супы, нежирная рыба, мясо, зеленый чай. При выраженном обострении полезна «голодная диета». При подозрении на хронический колит нужно обратиться к гастроэнтерологу, потому что это заболевание может маскироваться под другие болезни ЖКТ, например, панкреатит.
Врач может назначить вам курс пробиотических препаратов, например, Хилак.
Хилак – препарат для нормализации кислотно-щелочного баланса в кишечнике. Основной компонент препарата – молочная кислота. Входящие в состав препарата продукты жизнедеятельности лактобактерий оказывают благоприятное действие на слизистую толстого кишечника, страдающую при хроническом колите.
Хилак принимают до или во время еды, растворив его в большом количестве воды, 3 раза в день по 50 капель. Не используется с антацидными препаратами. Изредка на Хилак отмечались аллергические реакции. Хилак безопасен при беременности.
Диета при колите в острой и хронической форме – главный компонент лечения.
Диета при остром колите
Диета при колите в острой форме на день выглядит примерно так:
- 1 завтрак: геркулесовая каша на воде, чай.
- 2 завтрак: стакан киселя.
- Обед: мясной бульон, мясное суфле, рисовая каша на воде, сухари.
- Полдник: отвар шиповника.
- Ужин: паровые котлеты из трески.
- На ночь: стакан молока.
Предпочтительны нежирные сорта птицы без кожи, приготовленные в пароварке. Каши едят из риса и манки. Рекомендуется пресный творог, черничное желе и какао на воде.
Запрещаются цельное молоко и молочные блюда, соления, маринады и кислые блюда.
Диета при хроническом колите
Симптомы такого неприятного заболевания, как хронический колит : боль в животе и запоры, которые чередуются с поносами. Спровоцировать приступ может жирная, острая и холодная пища, пища с грубой клетчаткой.
Диета при колите уменьшает воспаление, брожение и гниение в кишечнике. Блюда в основном жидкие, протертые, сваренные в пароварке. Есть при хроническом колите нужно 5 раз в день. Диета при колите разрешает из мучных изделий только сухари из белого хлеба, супы на слабом мясном бульоне с рисовым отваром, фрикадельками и яичными хлопьями. Макароны и крепкие бульоны нужно исключить. Нежирная говядина, курятина, телятина, кролик без кожи разрешены. Исключают жирное мясо и колбасные изделия. Употребляйте в пищу нежирную рыбу, а от жирной, соленой, копченой и консервированной вам придется отказаться. Из молочных продуктов можно только пресный нежирный свежий творог. В день можно съедать до 2 яиц всмятку или белковый омлет. Разрешается рис и гречка. Нежелательно пшено и ячневая крупа. Больному хроническим колитом нельзя употреблять бобовые. Исключаются все виды закусок. Никаких соусов, уксуса и приправ, особенно очень острых. Из приправ допускается корица и ванилин. Разрешен черничный, айвовый и грушевый кисели. Виноград, абрикосы, кофе с молоком, очень крепкий черный кофе и какао – также не для вашего стола.
Вне обострения в день можно съедать 200 г сырых яблок. При признаках бродильных процессов увеличивают количество белка за счет рыбы, мяса, творога.
Диета 4 при хроническом колите
- Тонкие сухари.
- Слизистые супы из рисовой и овсяной круп с фрикадельками.
- Мясные фрикадельки, тефтели, котлеты из курицы и говядины.
- Овсяная и гречневая каши на воде.
- Паровой омлет из 2 яиц.
- Кисель из черники, отвар шиповника, паровое суфле.
Вам нельзя есть:
- Ржаной хлеб.
- Сдобные изделия из муки.
- Супы с макаронными изделиями.
- Крепкие бульоны.
- Мясо куском.
- Жирные виды рыбы.
- Икру.
- Цельное молоко.
- Яйца вкрутую.
- Жаренные яйца.
- Перловую крупу.
- Фасоль.
- Горох.
- Натуральные фрукты.
- Конфеты.
- Виноградный, абрикосовый соки.
Диета 4а при хроническом колите
Диета при колите в хронической форме в стадии обострения (стол 4а) ограничивает в рационе содержание углеводов (каш, сахара).
Приветствуются такие продукты на столе больного, как черствые сухари, протертый творог, одно яйцо всмятку, слизистые супы, отварная рыба, мясо рубленные (вместо хлеба в котлеты кладите рис), отвар смородины, черники и кефир, сухой бисквит, протертые овощи, сваренные на пару, некислая сметана, простокваша, кисели и чай, какао.
Диеты при различных видах колита
Диета при язвенном колите
Диета при колите с запорами
Соблюдение принципов питания – важная составляющая лечения колита с запорами. Пищу принимают 5 раз в день. Продукты нужно измельчать, они не должны быть твердыми. Основа рациона – несдобное печенье, мягкий сыр, кефир. Допускаются слабо обжаренные котлеты, фрикадельки, протертые каши пополам с молоком, крупяные супы на мясном бульоне, протертые овощи и компоты, отварные фрукты и овощи. Они богаты клетчаткой и помогают в борьбе с запорами. Консистенция блюд – жидкая. В день допустимо употреблять 15 г соли.
Что вам нельзя:
- Сладости (шоколад, кремы).
- Копчености, маринады.
- Колбасы.
- Бобовые.
- Цельное молоко.
- Жаренные блюда.
- Газировку.
- Алкоголь.
Диета при колите с поносом
Бессистемное питание, жаренная пища и глистные инвазии нередко приводят к развитию колита с поносом. Стул у больных колитами, как правило, плотный или неустойчивый, то есть запоры чередуются с поносами. Больных беспокоит урчание в животе, отрыжка и мигрень. Разрешен пшеничный хлеб, сухари и мелко нашинкованные вареные овощи (картофель, кабачки, тыква). Лучшее мясо – телятина и курятина. Полезен отварной лещ и треска, кабачки, тыква и вареный или запеченный зеленый горошек. В день можно съедать 3 яйца всмятку. Яйца вкрутую и жаренные запрещены. Можно готовить омлет на пару и в духовке. Из десертов – творожные пудинги, кисели, компоты и муссы, зефир, груши и отвар шиповника, корица, как добавка в сладкие блюда.
Диета при колите запрещает такие продукты: ржаной хлеб, свежий белый и черный хлеб, изделия из слоеного и дрожжевого теста, молочные супы, борщи, щи, жирные сорта мяса, мясо гуся, утки, дичь, колбасы, соленая рыба, молоко, соленый сыр, плавленый сыр, колбасный сыр, сыр «косичка», свекла, редька, чеснок, брюква, щавель, хрен, соусы, абрикосы, мороженое, пирожные, сок из сливы, спиртные напитки, квас и кофе.
Диету нужно соблюдать около месяца. В период ремиссии разрешаются супы на мясном бульоне, отварные и сырые овощи. Из рациона исключаются алкоголь, копчености, редька, брюква, перец, хрен, говяжий жир, острые соусы, майонез, квас и кофе.
Диета при спастическом колите
- Каша-размазня, суп-пюре, овощные пюре, фруктовые пюре, желе, муссы, кисели, печеная и вареная нежирная рыба, печеное и вареное на пару и в воде нежирное мясо. Это можно есть, если колит сопровождается диареей.
- Если же у вас запор, ешьте сырые овощи и фрукты, фруктовые соки, овощные соки, печеную тыкву.
- Заваривайте семена аниса и пейте вместо чая. На стакан воды нужна 1 чайная ложечка семян. Уйдут боли и прекратится выход газов.
Для борьбы со спастическим колитом очень важно избегать раздражения, нервного перенапряжения. Живите и радуйтесь тому, что приносит каждый новый день!
Диета при катаральном колите
Диета при колите в начальной, катаральной стадии, должна содержать все необходимые вещества, но быть щадящей для слизистой кишечника. Первые два дня вообще желательно поголодать, пить только чай, минералку и отвар шиповника. В дальнейшем питание должно быть частым (до 6 раз в день), но маленькими порциями. Питание направлено на предотвращение процессов гниения в кишечнике. Пища должна быть варенной и измельченной, из рациона исключается молоко, копчености, бобовые. Кисели, варенные овощи и сухари, напротив, принесут пользу для вашего здоровья.
Диета при атрофическом колите
Диета при колите с явлениями атрофии слизистой оболочки кишечника направлена на снижение кислотности желудочного сока, она механически щадит слизистую за счет употребления пищи небольшими порциями 6 раз в день в протертом виде, без грубой клетчатки. Распределение диеты такое: дневной рацион составляет 100 г белка, 100 г жира и 400 г углеводов.
Жирное мясо, сдоба, утка, гусь, баранина, виноград, жирный хлеб, жирная рыба, сырые овощи и фрукты запрещены больным атрофическим колитом. На завтрак хорошо съедать яблочное пюре с лимонным соком, на второй завтрак – кашу-размазню из гречи или овсяных хлопьев. На обед – пшеничный хлеб, щи из свежей капусты или овощной суп, отварное мясо или язык с кашей на воде.
Нельзя есть свежий хлеб, молочный, гороховый суп, соленые, жирные, пряные блюда, лук, редис, перец, ягоды в свежем виде и кремовые изделия.
Диета при эрозивном колите
Диета при колите с язвами должна содержать повышенное количество белков. Они содержатся в мясе, яйцах, твороге. Молоко противопоказано, а мясо можно только нежирное. Возможны манные и рисовые каши, отвар шиповника, некрепкий чай с измельченными сухариками. Фрукты употребляют протертыми, в виде пюре. Рекомендовано вареное мясо и белый вчерашний хлеб. Молочные продукты переносятся плохо. Все жирное, шоколад, кремы, грибы, сливы исключаются.
Диета при псевдомембранозном колите
Диета при колите предполагает повышенное содержание белка и снижение количества жиров. При псевдомембранозном колите отказываются от таких блюд, как колбасы, свежий хлеб, жирное мясо, копчености и соленые продукты, бобовые, пшенная крупа, кофе с молоком, мороженое, яичница, квас, абрикосовый сок и абрикосы, виноградный сок и виноград. Есть можно только вареные овощи. Груши и сливы нужно запекать. Супы едят в виде кремов и пюре, хлеб едят подсушенным или вчерашним, в виде сухарей. Его нужно размачивать. Не следует есть очень горячие блюда и холодные десерты. Фруктовые соки разбавляются водой, а груши и яблоки чистятся от шкурки и семян. Придется отказаться от жирной, жаренной и копченой пищи.